
 院長:高木
院長:高木お気軽にご相談ください!

 院長:高木
院長:高木お気軽にご相談ください!


股関節は体の深い部分にあるため、外から見たり触れたりするだけでは状態を正確に把握することが難しいのです。変形性股関節症の診断では、レントゲン検査が最も基本となります。関節がどれくらい変形しているのか、軟骨がすり減っているかなどを客観的に評価できるため、ほとんどの場合はレントゲンだけで診断がつきます。
骨はX線を通しにくいため画像では白く映り、骨の形や位置関係がはっきりとわかります。特に株関節の場合、立った状態で撮影することで体重がかかった時の骨の様子も評価でき、より実際の負荷状況に近い判断ができます。
標準的な撮影方法としては、前後方向と側面方向のX線画像を撮ります。患者さんには仰向けになってまっすぐ寝ていただく形が一般的で、両方の股関節を正面から撮影することで左右の状態を比較できます。また必要に応じてラウエンシュタイン像という特殊な角度からの撮影も行われます。
レントゲン画像を見ることで、以下のような情報がわかります:
軟骨そのものはレントゲンには映りませんが、骨と骨の間にある空間として確認できるため、すり減り具合を推測できます。これらの情報から今後の対応方針を考える大きな手がかりが得られます。
#変形性股関節症 #レントゲン検査 #画像診断 #股関節評価 #骨の状態確認
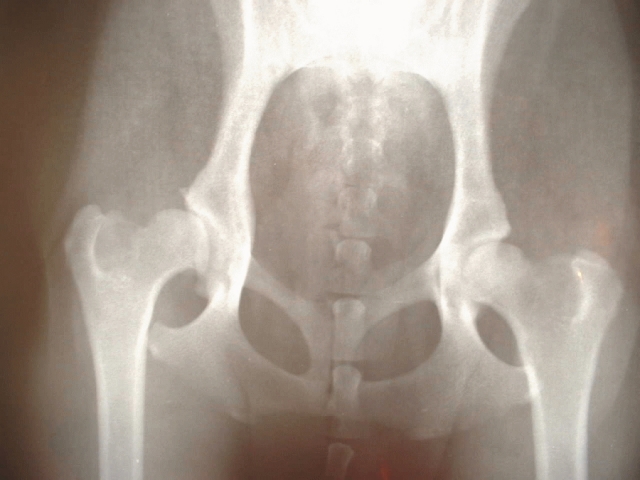

股関節のレントゲン画像を見るときに、まず注目するのが関節裂隙の状態です。裂隙とは骨と骨の間に見える黒い隙間のことで、正常な状態であればこの部分に軟骨があってクッションの役割を果たしています。ところが変形性股関節症が進むと軟骨がすり減るため、レントゲン上では骨同士が近づいて見え、隙間が狭まっていくのがわかります。
この変化は初期から中期にかけて徐々に進行していくとされており、関節のどの部分が狭くなっているかで負荷のかかり方も推測できます。歩くときに引っかかるような感覚があったり、動かしづらさを感じたりする場合、こうした裂隙の狭小化が起きている可能性も考えられます。
進行した状態では、レントゲンにさらに特徴的な変化が現れてきます。
| 所見 | 特徴 |
|---|---|
| 骨棘 | 関節の縁にできるトゲ状の突起。不安定な関節を補強しようとする体の反応 |
| 骨嚢胞 | 骨の内部にできる空洞。レントゲンでは黒っぽく抜けて映る |
| 骨硬化 | 骨が徐々に硬く密度が高くなる現象。画像では白く濃く映る |
これらの所見は変形性股関節症の進行度を判断する重要な指標となっており、進行した股関節症では比較的わかりやすく確認できると言われています。
#関節裂隙狭小化 #骨棘形成 #骨嚢胞 #骨硬化像 #レントゲン所見


変形性股関節症では、レントゲン検査によって進行の度合いを4つの段階に分けて評価されています。まず前期の段階では、骨盤の受け皿部分に形の異常が見られても、関節の隙間はまだしっかり保たれているのが特徴です。この時期はレントゲンを見ても明らかな変形が少なく、動き始めの違和感程度で済む方も多いと言われています。
次に初期の段階に入ると、軟骨が少しずつすり減り始めて関節裂隙が部分的に狭くなってきます。骨の周囲がレントゲンで白く映る骨硬化という変化が現れ始めるのもこの時期からです。まだそれほど進んでいない段階ですが、日常の動作で少し引っかかりを感じることも出てくるとされています。
進行期になると変化がはっきりしてきて、関節の隙間が明らかに狭まります。骨棘という骨のトゲ状の突起や、骨の中にできる空洞である骨嚢胞もこの段階で確認できるようになります。レントゲン画像を見ると、これらの所見が広い範囲に及んでいることがわかるとされており、痛みも慢性的になってくる傾向があります。
そして末期の状態では、以下のような変化が見られます:
この段階まで進むと、日常生活に大きな支障をきたすことが多いようです。
#前期股関節症 #初期股関節症 #進行期股関節症 #末期股関節症 #病期分類

レントゲン検査は骨の形や関節の隙間を把握するには非常に有効ですが、実際には軟部組織と呼ばれる筋肉や腱、靭帯といった部分までは映らないという特性があります。骨の状態は白黒のコントラストではっきりとわかっても、その周りの組織がどうなっているかまではわかりにくいのです。
そのため、レントゲンだけでは痛みの原因が特定できないことも少なくないとされています。このような場合に追加で検討される検査が、CTやMRIという画像診断です。どちらを選ぶかは、何を詳しく見たいかによって変わってくるとされます。
| 検査方法 | 得意な評価 | 特徴 |
|---|---|---|
| レントゲン | 骨の形態・関節の隙間 | 基本的な診断に最適。短時間で撮影可能 |
| CT検査 | 骨の細かい構造・立体的評価 | 骨棘の位置や骨嚢胞の大きさを正確に評価 |
| MRI検査 | 軟骨・靭帯・筋肉 | 初期の軟骨損傷や炎症を確認できる |
変形性股関節症の初期では骨の変化がまだ少ないため、レントゲンには写らない軟骨の損傷や炎症がMRIで見つかる場合もあると報告されています。痛みの原因が画像と合わないときにも役立つことがあるようです。
#CT検査 #MRI検査 #軟部組織評価 #画像診断使い分け #検査方法の違い


レントゲン所見によって股関節の状態が把握できると、それに応じた治療の方向性も見えてくると言われています。前期や初期の段階では、まず保存療法から始めるのが一般的とされています。保存療法には運動による筋力維持、体重管理、痛みを和らげる薬の使用などが含まれ、日常生活の質を保ちながら症状の進行を遅らせることを目指します。
比較的若い方で軟骨の損傷がまだ少ない場合には、骨切り術という選択肢も検討されることがあります。これは患者さん自身の股関節を残す手術で、骨盤や大腿骨の形を整えることで関節への負担を減らし、長持ちさせることを狙った方法です。ただし骨が癒合するまでの期間は松葉杖での生活となり、回復に時間がかかるという面もあるようです。
進行期から末期にかけてレントゲンで明らかな変形が見られ、保存療法でも痛みが改善しない状態になると、人工股関節置換術が選択肢として浮上してきます。痛んだ関節をチタン合金などでできた人工のものに置き換える手術で、術後は痛みの軽減や動きやすさの回復が期待できるとされています。
現在では25年を超える耐用年数が見込めるほど素材が進化しており、患者さんの満足度も高い方法と報告されています。ただし人工関節を入れた後は定期的な経過観察が必要ですし、いくつかの生活上の注意点もあるため、医師とよく相談しながら進めることが大切と言えそうです。
#保存療法 #骨切り術 #人工股関節置換術 #治療選択 #進行度別対応
変形性股関節症のレントゲン所見は、診断から治療方針の決定まで重要な役割を果たします。関節裂隙の狭小化、骨棘形成、骨嚢胞、骨硬化という4つの主な所見を確認することで、股関節の状態を客観的に評価できます。
進行度は前期・初期・進行期・末期の4段階に分類され、各段階で特徴的なレントゲン所見が現れます。レントゲン検査は骨の評価に優れていますが、軟部組織の確認にはCTやMRI検査が必要となる場合もあります。これらの画像検査の結果に基づいて、保存療法から骨切り術、人工股関節置換術まで、患者さんの状態に応じた適切な治療法が選択されます。
早期発見・早期対応が症状の進行を遅らせる鍵となりますので、股関節に痛みや違和感を感じたら、専門医による画像検査を受けることをおすすめします。